Desórdenes del potasio
|
Hipopotasiemia:
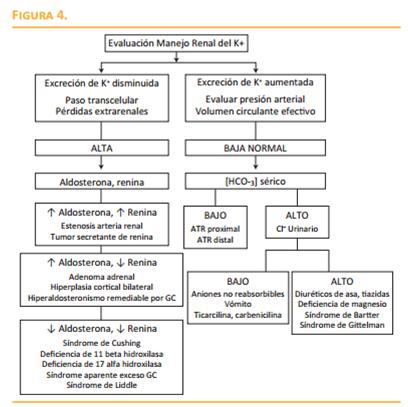
La hipopotasiemia es una de las anormalidades electrolíticas más comunes en la práctica clínica. Más del 20% de los pacientes hospitalizados la presentan y se define como un K+ inferior a 3,5 meq/L. Es causada frecuentemente por razones iatrogénicas. Un quinto de estos pacientes mostrará hipopotasiemia moderada (3,0 -2,5 meq/L) a severa (<2,5 meq/L). Tal vez la causa más frecuente de hipopotasiemia aguda y transitoria es la respuesta de rebote, luego de la hiperpotasiemia por ejercicio intenso, seguida de la hipopotasiemia por uso de beta2 agonistas, diarrea y pérdidas renales. Las restricciones en la dieta (ayuno o anorexia nerviosa) requieren de dos a tres semanas para que se haga evidente la hipopotasiemia que casi siempre es discreta, debido a la especialización altruista del músculo que dona K+ , por lo que en casos moderados o severos se deben buscar otras causas como pérdidas gastrointestinales o renales adicionales. Pacientes con exceso de catecolaminas como quienes presentan un infarto agudo del miocardio (IAM) pueden ser hipopotasiémicos hasta en 8% al momento de la admisión. Entre los pacientes con IAM, los que reciben betabloqueadores y los diabéticos (posiblemente estos últimos por disfunción simpática) presentan una caída menos significativa del K+ con la aparición del dolor torácico. En pacientes con falla cardíaca descompensada y estados sépticos tempranos, el estado hipercatecolaminérgico lleva frecuentemente también a hipopotasiemia. Situaciones como la muerte súbita asociada a ejercicio vigoroso se han relacionado con la hiperpotasiemia aguda durante el ejercicio (que puede alcanzar los 8 meq/L en sangre venosa y arterial) y a la hipopotasiemia de rebote. El entrenamiento puede minimizar la hiperpotasiemia por una regulación a la alta de las bombas en el músculo esquelético, protegiendo además de la hipopotasiemia subsecuente. Pérdidas no agudas de K+ como la diarrea están entre las más frecuentes causas de hipopotasiemia y empeoran con la hipomagniesemia y las causas descritas previamente. Le igualan en frecuencia las pérdidas renales producidas por los diuréticos tiazídicos y de asa que también conllevan a un balance negativo de K+ y a una regulación a la baja de las bombas Na,K-ATPasa, lo que deteriora la capacidad de depurar K+ del LEC y aumenta el riesgo de hiperpotasiemia en las reposiciones de K+ agresivas. Otra causa de pérdidas extrarrenales es el vómito, con un mecanismo que combina el hiperaldosteronismo secundario por depleción de volumen y la alcalosis relacionada con un aumento de la carga de bicarbonato filtrado (figura 4). Al evaluar un paciente con hipopotasiemia, se encuentran signos o síntomas que entre más profunda sea la hipopotasiemia, más llamativos serán. Los síntomas pueden dividirse según sistemas en: sistema cardiaco, con alteraciones ECG dadas por un aumento de la amplitud de la onda P, intervalo PR prolongado, aparente prolongación del intervalo QT, reducción de la amplitud de la onda T, inversión de la onda T, depresión del segmento ST y, por último, ondas U. Sistema músculo esquelético:
con evidencia de debilidad muscular, parálisis, rabdomiólisis,
fasciculaciones y tetania. Sistema gastrointestinal: con hallazgo
de íleo y, por último, el sistema renal: con síntomas por diabetes
insípida nefrogénica y alcalosis metabólica.
La mayoría de las veces, la distinción entre hipopotasiemia de causa renal o extrarrenal se puede establecer mediante la medición del K+ en orina de 24 horas, o la relación K+ urinario/creatinuria que, cuando es <20 meq o < 1 respectivamente, orientan hacia pérdidas extrarrenales de K+. La corrección de la hipopotasiemia deberá individualizarse según la causa y la severidad, con reposiciones orales para los casos leves y endovenosas para los moderados a severos, teniendo en cuenta que puede presentarse hiperpotasiemia durante el tratamiento en los casos de hipopotasiemias agudas y transitorias, en las que el mecanismo causante es la alteración en la relación LEC - LIC y no debido a un balance negativo del ión por lo que el monitoreo estrecho debe ser garantizado. En algunas situaciones, como en la intoxicación con bario, la hemodiálisis junto con las medidas de soporte, son la elección. |
Hiperpotasiemia:
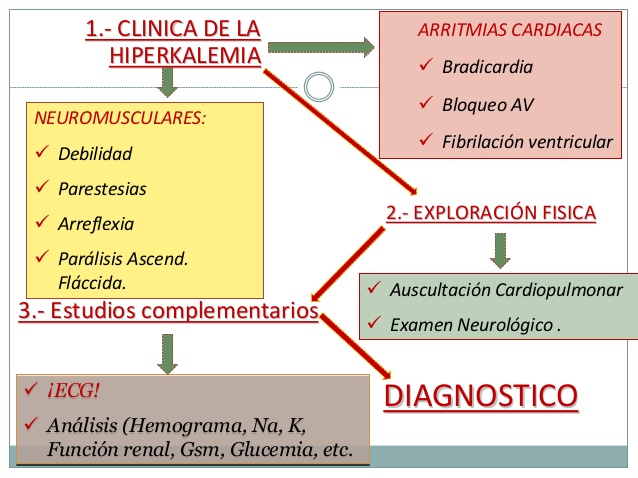
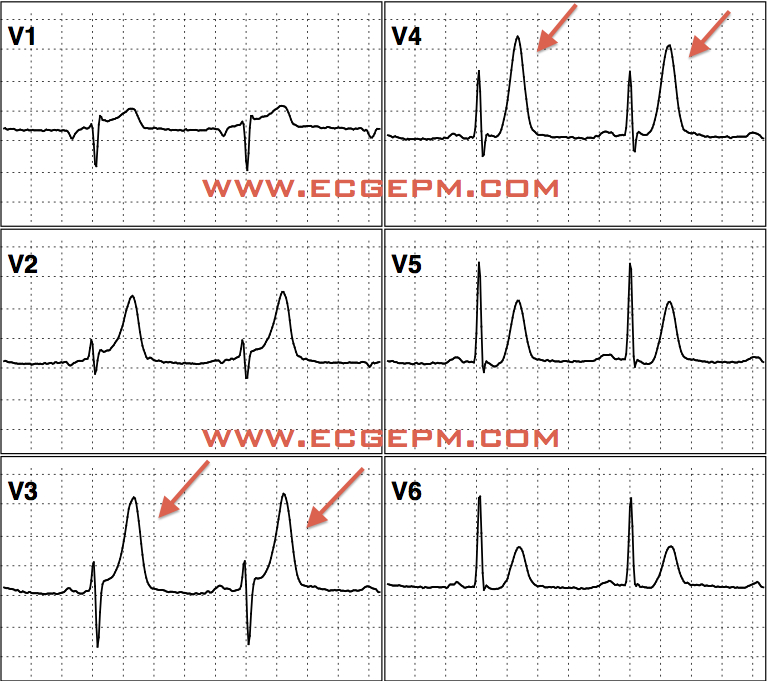
Aunque la hipopotasiemia es más frecuente, la hiperpotasiemia es generalmente más seria y menos bien tolerada. Una depleción de 200-400 meq/L de K+ reducirá la concentración de K+ en 1 meq/L, mientras que un exceso de sólo 100-200 meq/L aumentará el K+ en 1 meq/L. En el escenario hospitalario puede presentarse en más del 10% de los casos(56,62). La hiperpotasiemia se define como un K+ >5,5 meq/L y puede ser dividida como leve (5,5-6,5 meq/L) con leves cambios electrocardiográficos (ECG), moderada (6,6-8 meq/L) con ondas T picudas y severa (>8 meq/L) con QRS ensanchado, bloqueo aurículo-ventricular (AV) o arritmias ventriculares. No siempre el valor de K+ se relaciona con las complicaciones, lo que parece obedecer más a la velocidad del aumento en el nivel de K+. Entre las causas de hiperpotasiemia (tabla 11) se encuentran las relacionadas con liberación aumentada desde el músculo esquelético o los eritrocitos y las ocasionadas por la inadecuada captación del K+ en el músculo. La causa más frecuente es el ejercicio intenso, predominantemente en individuos no entrenados o en personas con regulación a la baja de las bombas Na,K-ATPasa como en la falla cardiaca, distrofia miotónica o enfermedad de McArdle. El daño muscular, los agonistas alfaadrenérgicos, betabloqueadores, entre otros, se suman a las diferentes etiologías. Los glucósidos digitálicos causan inhibición de la Na,KATPasa que lleva a un deterioro en la captación celular de K+ . La ingestión oral de K+ raramente lleva a hiperpotasiemia, excepto cuando se combina con falla renal. En muchas situaciones se presentan dos posibles problemas. Primero, un aporte de agua y sodio disminuido al sistema colector distal. Esto puede ocurrir con la falla renal avanzada (depuración menor de 10 mL/minuto) o en una disminución del volumen circulante efectivo. La segunda situación es una aldosterona disminuida o poco eficaz. Ejemplo de este último problema es el uso de medicamentos como los antiinflamatorios no esteroides que causan un hipoaldosteronismo hiporeninémico por disminución de la tasa de filtración glomerular, aumento en la retención de sodio y supresión de renina vía inhibición de las prostaglandinas.
Aunque la hiperpotasiemia leve es casi siempre asintomática, la moderada o severa ponen en peligro la vida. Un nivel para considerar el inicio de la terapia farmacológica puede ser un K+ arriba de 6,0 meq/L que con cambios en el ECG indica mayor urgencia en la instauración de la terapia. La administración de cloruro o gluconato de calcio para prevenir o disminuir la aparición de arritmias mortales en los casos de hiperpotasiemia severa debe instaurarse lo más pronto posible. En el paciente con cambios ECG, el calcio estabiliza la membrana miocárdica. En la mayoría de las veces 1 g de calcio es suficiente pero se puede repetir en diez minutos una dosis igual si el riesgo es alto. Luego, la intervención con insulina y beta2 agonistas que son los que tienen la más temprana respuesta (15-30 minutos) son lo indicado. El uso combinado de estos medicamentos tiene efectos mayores que cuando se utilizan como monoterapia. Los agonistas beta2 son igualmente efectivos en todas las presentaciones. Se recomiendan 10 mg de salbutamol nebulizado y adicionar insulina regular 10 UI con 12,5 a 25 g de dextrosa. |